L’ASSE INTESTINO – MICROBIOTA - APPARATO GENITOURINARIO
E LA DONNA

INTRODUZIONE
“TUTTE LE MALATTIE INIZIANO NELL’INTESTINO”
(Ippocrate di Kos)
È ormai noto che la donna in particolare, a causa della sua particolare anatomia, ha una maggiore esposizione al rischio di squilibrio dello stato fisiologico dell’asse che mette in relazione l’intestino con l’apparato genito-urinario.
Lo squilibrio di questo asse intestino- apparato genito-urinario, conosciuto ormai da tempo in letteratura, può portare, come conseguenza, a stati infiammatori intestinali e uro-vaginali con disbiosi intestinale associata.
Il microbiota è l’insieme di tutti i microrganismi (batteri, virus, parassiti e funghi non patogeni, detti COMMENSALI) che vivono in un ambiente specifico.
Esistono diversi microbioti nel nostro organismo che colonizzano le nostre mucose: a livello della pelle, della bocca, della vagina, dei polmoni… Il microbiota intestinale è in assoluto il più “popolato” e comprende da 1012 a 1014 microrganismi.
Il microbiota intestinale svolge un ruolo importante nel mantenimento dello stato di salute e nel determinismo di stati patologici (1).
Ancora Ippocrate, già intuendo l’importanza dell’omeostasi gastrointestinale e dei fenomeni di disbiosi, affermava che “La morte risiede e origina nell’intestino”.
Quando è in uno stato di equilibrio, il microbiota può svolgere tutte le sue funzioni: si parla allora di EUBIOSI (2): il microbiota in EUBIOSI svolge funzioni specifiche ed essenziali per il corretto funzionamento di tutto il nostro organismo.
Per contro, qualsiasi squilibrio del microbiota si chiama DISBIOSI: può essere associato a diverse condizioni patologiche di varia intensità e gravità a carico dell’intestino che vanno dal semplice gonfiore a infiammazioni più serie caratteristiche delle Malattie Infiammatorie Croniche Intestinali, ma anche a disturbi a carico di distretti “distanti” dall’intestino come l’apparato uro-genitale (Asse intestino-microbiota- apparato uro-genitale), il cervello (Asse intestino-microbiota-cervello), la pelle, il tessuto adiposo ecc.
“IL CORPO UMANO È UN TEMPIO E COME TALE VA CURATO E RISPETTATO, SEMPRE”
(Ippocrate di Kos)
La donna ha una caratteristica peculiare che la porta ad avere infezioni genito-urinarie con una frequenza maggiore rispetto all’uomo: la prossimità anatomica (Figura 1), associata ad un’altra caratteristica tipicamente femminile che concorre alla maggiore possibilità di avere infezioni urinarie: l’uretra breve.
Il microbiota vaginale è composto per il 95% da Lattobacilli, che costituiscono la cosiddetta flora Döderlein, e da una flora commensale sottodominante, nella quale si trovano microrganismi come Gardnerella vaginalis, Candida albicans ed Escherichia coli.
La flora Döderlein ha un ruolo fondamentale nei meccanismi di difesa contro gli agenti patogeni.
- Forma una importante barriera meccanica contro l’adesione e la penetrazione degli agenti patogeni. I Lattobacilli, infatti, aderiscono alle cellule epiteliali e alla fibronectina nel fluido vaginale, formando così un biofilm virtuoso.
- È in grado di limitare la crescita degli agenti patogeni, producendo sostanze antimicrobiche come il perossido di idrogeno e utilizzando il glicogeno delle cellule vaginali per produrre acido lattico, creando così un ambiente a pH acido sfavorevole alla maggior parte degli agenti patogeni. Il pH vaginale fisiologico è quindi acido e si trova tra 3,8 e 4,5.
- I Lattobacilli della flora Döderlein stimolano l’immunità locale (i meccanismi non sono ancora noti) e possono sequestrare gli agenti patogeni per co-aggregazione, rendendoli incapaci di proliferare.
Ma l’equilibrio di questo microbiota è fragile e altrettanto facilmente può andare incontro ad una disbiosi.
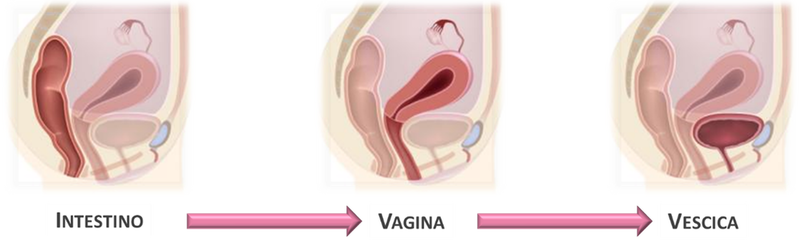
Le cause più comuni della disbiosi vaginale includono ad esempio: una igiene locale inadeguata, l’irritazione meccanica legata all’uso dei tamponi durante il mestruo, la terapia antibiotica che riduce la risposta immunitaria, la menopausa…e la disbiosi intestinale!
Questi elementi sono responsabili di una diminuzione significativa dei Lattobacilli, e quindi del loro effetto protettivo, a favore delle specie normalmente sottodominanti.
La colonizzazione della vagina da parte di agenti patogeni può avere due origini:
- dal microbiota vaginale sottodominante che diventa dominante. Abbiamo menzionato ad esempio Gardnerella vaginalis, Candida albicans ed Escherichia coli;
- dal microbiota intestinale, per migrazione degli agenti patogeni come Candida albicans o Escherichia coli. Infatti, anche questi due patogeni si trovano nel microbiota sottodominante intestinale, che diventa così un incredibile serbatoio batterico per le disbiosi vaginali e per le patologie genito-urinarie femminili.
La Candida è il micete più comune negli umani ed è costantemente alla ricerca di un sito di adesione per riprodursi: questo ci fa capire come sia impossibile sottrarsi alla sua presenza.
I lieviti della Candida in genere colonizzano il tratto intestinale, ma possono anche proliferare sulle membrane mucose e sulla pelle pur senza causare infezione ma una loro crescita eccessiva può determinare l’insorgenza di disturbi.
Si possono individuare almeno 20 specie diverse in grado di causare un’infezione nell’organismo, ma la più comune è la Candida albicans.
Le infezioni vaginali da Candida sono molto comuni tra le adolescenti e le donne adulte: si stima infatti che il 75% circa delle donne prima o poi nella vita sarà colpita dalla candidosi, che causa dolore, prurito, perdite bianche dense, rossore… e i sintomi sono più severi nei soggetti con sistema immunitario indebolito.
Altre condizioni favorenti l’infezione sono: le terapie antibiotiche (che riducono i Lattobacilli vaginali), la gravidanza (non è però un pericolo per la gestazione), il diabete (se la glicemia non è controllata), lo stress…
Candida albicans è il patogeno responsabile della maggioranza delle candidosi nelle donne in tutte le fasce di età(3).
Un altro patogeno presente nella flora sottodominante del microbiota vaginale è Gardnerella vaginalis, responsabile nella stragrande maggioranza dei casi di una infezione molto frequente nelle donne in età fertile: la vaginite batterica.
La vaginite batterica è una infezione della vagina causata nel 95% dei casi da patogeni anaerobi del tipo Gardnerella vaginalis, dovuta a uno squilibrio del microbiota vaginale che aumenta il rischio di infezioni sessualmente trasmissibili (HIV, herpes, Chlamydia trachomatis).
È asintomatica nel 50% dei casi: la diagnosi si fa attraverso i segni clinici caratteristici come le perdite fluide, grigiastre e maleodoranti (odore di pesce marcio) e il pH vaginale anormalmente alto > 4,5.
Ha un altissimo tasso di recidive dopo la terapia antibiotica.
Le condizioni che favoriscono una infezione da Gardnerella vaginalis sono sovrapponibili a quelle che causano una infezione da Candida(4).
LA DISBIOSI VAGINALE: CAUSE E CONSEGUENZE
Donata Moraja
Da 6 anni ricopro il ruolo di Training & Scientific Manager in Biocure-Groupe PiLeJe. Mi occupo di formazione a tutti i livelli: sia all’interno dell’azienda che per i nostri clienti.
Parlo correntemente il francese e questo mi ha permesso di prendere un DU in Micronutrizione a Parigi nel 2019.
Il mondo del microbiota mi ha appassionato già agli inizi degli anni 2000 e lavorare in un’azienda con una importante expertise probiotica è uno stimolo continuo di crescita della conoscenza.

I probiotici presi per via orale agiscono sul serbatoio batterico (l’intestino), che alimenta il tratto genitale ed urinario soprattutto femminile (per prossimità anatomica).
I probiotici andranno a colonizzare l’intestino, ma agiranno anche indirettamente sul microbiota vaginale: allo stesso modo degli agenti patogeni, i ceppi probiotici “benefici” presenti nell’intestino che è tornato in eubiosi migreranno verso le vie vaginali e urinarie.
Da sottolineare che i probiotici presi sotto forma di integratori alimentari non vanno a sostituire la flora residente, ma creano le corrette condizioni per un ripopolamento fisiologico dei due microbioti: quello intestinale e quello vaginale.
Se ci troviamo di fronte ad una candidosi vaginale o una vaginite batterica, bisogna consigliare un prodotto che contenga un quantitativo corretto di ceppi probiotici che abbiano dimostrato un’azione sinergica sui sintomi tipici della candidosi o della vaginite: diminuzione del prurito, del dolore, del rossore, delle perdite…
LA TERAPIA CON I PROBIOTICI
La cistite è un disturbo urinario benigno dovuto ad una infiammazione e ad una infezione della vescica, provocata dall’anormale proliferazione di agenti infettivi batterici nel sistema urinario.
Il principale responsabile della cistite è il batterio Escherichia coli, con una incidenza di circa il 90%.
La cistite in Italia colpisce nove milioni di persone e nella donna è un fenomeno frequente: durante la sua vita almeno 1 donna su 2 avrà un episodio di cistite ed 1 donna su 5 avrà una recidiva di cistite.
In 9 casi su 10 l’agente patogeno è Escherichia coli che proviene principalmente dal tratto digestivo (il nostro serbatoio!). A causa della prossimità anatomica e della sua grande capacità di aderire all’uro-epitelio, può essere trasferito al tratto vaginale e poi colonizzare il tratto urinario.
Sono numerosi i fattori favoriscono questa infezione: l’attività sessuale, i cambiamenti ormonali (adolescenza/gravidanza/menopausa), la stipsi e la stasi urinaria che portano ad esacerbarne i sintomi.
I sintomi tipici di una cistite acuta non complicata sono sostanzialmente 3: dolore, bruciore e urgency.
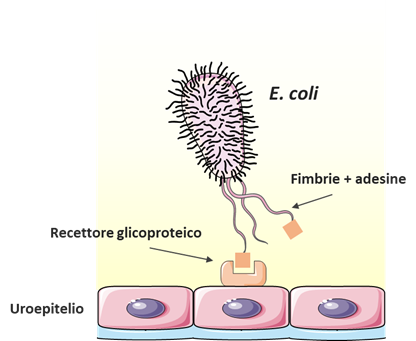
Come detto, l’agente patogeno più frequentemente coinvolto è Escherichia coli: alcuni ceppi sono particolarmente patogeni a causa di una serie di proprietà uniche come la secrezione di tossine, ma anche e soprattutto la capacità di sviluppare estensioni proteiche chiamate pili o fimbrie (Figura 2).
LA CISTITE
Questi prolungamenti proteici conferiscono a questi ceppi due proprietà caratteristiche della loro patogenicità.
- MOTILITÀ E POTERE DI COLONIZZAZIONE: i pili permettono ai batteri di risalire attraverso l’uretra nella vescica, evitando la loro eliminazione attraverso il flusso urinario.
- CAPACITÀ DI ADERIRE ALLE CELLULE EPITELIALI DEL TRATTO URINARIO: i pili contengono delle adesine in grado di legarsi a specifici recettori espressi dalle cellule epiteliali del tratto urinario (vescica e rene); l’adesione dei batteri all’uro-epitelio è il primo passo dell’infezione.
I batteri di Escherichia coli colonizzano il tratto urinario e già dalla prima infezione sono in grado di formare un biofilm(5) (comunità di microrganismi incorporati in una matrice polimerica di esopolisaccaridi in grado di aderire ad una superficie).
Questo biofilm permette ai patogeni di moltiplicarsi e di proteggersi dalle aggressioni esterne, compresi gli antibiotici(6): il 75% delle recidive di cistite sono dovute al biofilm di Escherichia coli.
L’utilizzo indiscriminato degli antibiotici negli ultimi anni prescritti sia per questa patologia che per altri eventi infettivi ha creato una situazione di allerta ed emergenza sanitaria, portando ad una inefficacia di questi presidi tanto preziosi, e causando l’antibiotico-resistenza, un fenomeno di dimensioni planetarie.
In Italia il 20-50% degli antibiotici, prescritti in caso di attacco acuto di cistite, non sono necessari o risultano inappropriati.
La terapia medica deve tenere presente che i germi patogeni più frequentemente causa di cistiti sono presenti a livello vaginale ed hanno il loro serbatoio naturale nelle feci a livello del colon-retto: i prodotti migliori sono quindi quelli attivi anche a livello vaginale e intestinale senza quindi sviluppare resistenze batteriche che sono causa della inefficacia terapeutica nelle recidive.
Alla luce di tutto ciò, per trattare una cistite acuta semplice l’utilizzo di un prodotto a base di oli essenziali e di estratti di piante, è una valida alternativa all’utilizzo dell’antibiotico.
Gli oli essenziali agiscono in sinergia per penetrare nel biofilm batterico e disorganizzare la sua struttura. Hanno anche un’attività antibatterica perché sono in grado di distruggere la membrana dei batteri e di inattivare i loro enzimi(7).
Per prevenire le recidive di cistite, il consiglio è l’utilizzo di un prodotto che contenga sia principi attivi che impediscano rapidamente a Escherichia coli di aderire alla parete della vescica, che di ceppi probiotici che vadano a ripristinare la necessaria eubiosi sia intestinale che vaginale.
Come già più volte sottolineato, non bisogna mai sottovalutare l’intervento sul microbiota intestinale, il nostro “serbatoio batterico”.
Il mirtillo rosso è LA PIANTA per le infezioni urinarie. È noto in letteratura da anni che l’assunzione di 36 mg di PAC-A dal mirtillo rosso al giorno aiuta a ridurre la fissazione di Escherichia coli alle pareti del tratto urinario(8).
La cannella è un’altra fonte identificata di PAC-A. A una dose equivalente di 36 mg di PAC-A, si osserva un effetto sinergico maggiore se le PAC-A sono estratte dalla CANNELLA e dal MIRTILLO ROSSO, con un’inibizione della fissazione del patogeno dell’82%, rispetto al 29% di inibizione con il solo mirtillo rosso(9).
Per un’azione duratura sui microbioti (intestinale e vaginale), i ceppi probiotici, vanno a ripristinare le proprietà della flora intestinale e vaginale per creare un ambiente sfavorevole allo sviluppo del patogeno (Escherichia coli)(10).
Come abbiamo visto, un microbiota vaginale equilibrato funge da barriera agli agenti patogeni che possono colonizzare il tratto urinario dal tratto intestinale: la prevenzione delle infezioni ricorrenti delle vie urinarie comporta quindi anche il mantenimento di una flora vaginale equilibrata.
PER UN’AZIONE RAPIDA: MIRTILLO ROSSO E CANNELLA
Riferimenti bibliografici
- Adattato da: Microbiote intestinal (flore intestinale).Une piste sérieuse pour comprendre l’origine de nombreuses maladies. D. Gauguier (Centre universitaire des Saints Pères ; Paris), M. Neunlist (Institut des maladies de l’appareil digestif ; Nantes), H. Sokol (Centre de recherche Saint-Antoine ; Paris) et L. Zitvogel (Institut Gustave-Roussy ; Villejuif). INSERM-France- oct. 2021
- J.Doré et al., The Human Gut Microbiome and Its Disfunctions. Digestive Diseases. 2013. https://pubmed.ncbi.nlm.nih.gov/24246975/
- Sobel J.D.; Vulvovaginal candidosis. Lancet. 2007. https://pubmed.ncbi.nlm.nih.gov/17560449/
- https://www.revuegenesis.fr/une-nouvelle-approche-dans-la-prevention-des-recidives-de-vaginose-bacterienne/
- Goetz C, et al.. Coagulase-negative staphylococci species affect biofilm formation of other coagulase-negative and coagulase-positive staphylococci. J Dairy Sci. 2017 Aug;100(8):6454-6464. https://pubmed.ncbi.nlm.nih.gov/28624271/
- Lebeaux D. et al; Tolérance des biofilms aux antibiotiques : comprendre pour mieux traiter. Journal des Anti-infectieux. 2014. https://www.em-consulte.com/article/927225/tolerance-des-biofilms-aux-antibiotiques%C2%A0-comprend
- Loose M. et al.; Anti-Bacterial Effects of Essential Oils against Uropathogenic Bacteria. Antibiotics. 2020. https://pubmed.ncbi.nlm.nih.gov/32630444/
- Hisano, M. et al.; Cranberries and lower urinary tract infection prevention. Clinics. 2012. https://pubmed.ncbi.nlm.nih.gov/22760907/.
- Leblanc A. et al.; Synergistic Effect of Cinnamon and Cranberry Extracts on the Inhibition of Uropathogenic Escherichia coli Adherence to Uroepithelial Cells. 2019. https://phyto.revuesonline.com/articles/lvphyto/abs/2019/04/lvphyto_2019_sprphyto001171/lvphyto_2019_sprphyto001171.html
- Ait Abdellah et al. Effects of a dietary supplement containing probiotics, cinnamon and cranberry extracts in the prevention of recurrent cystitis. JAC-Antimicrobial Resistance, Volume 5, 2023. https://academic.oup.com/jacamr/article/5/Supplement_3/dlad077.006/7235489?login=false
PEER REVIEWED
SALUTE & INVECCHIAMENTO






